Rahim ağzı kanseri aşıyla önlenebilir mi?
 Rahim ağzı kanserinin, human papillomavirus (HPV) adı verilen bir virüs tarafından oluşturulduğu bilinmektedir. HPV, rahim ağzı (serviks) kanseri dışında genital siyillere de neden olur. Belirli HPV tipleriyle kalıcı enfeksiyon, rahim ağzı kanserine yol açabilir. Her yıl 500.000 kadına rahim ağzı kanseri tanısı konmakta, 250.000 kadın da bu nedenle hayatını yitirmektedir. Birçok HPV türünden, servikal kansere neden olduğu bilinen türlerle enfeksiyonun önlenmesine yönelik iki aşı geliştirilmiştir. Bu aşıların (Gardasil® ve Cervarix®) pek çok kadını servikal kanserden ve kanser öncülü lezyondan koruması beklenmektedir.
Rahim ağzı kanserinin, human papillomavirus (HPV) adı verilen bir virüs tarafından oluşturulduğu bilinmektedir. HPV, rahim ağzı (serviks) kanseri dışında genital siyillere de neden olur. Belirli HPV tipleriyle kalıcı enfeksiyon, rahim ağzı kanserine yol açabilir. Her yıl 500.000 kadına rahim ağzı kanseri tanısı konmakta, 250.000 kadın da bu nedenle hayatını yitirmektedir. Birçok HPV türünden, servikal kansere neden olduğu bilinen türlerle enfeksiyonun önlenmesine yönelik iki aşı geliştirilmiştir. Bu aşıların (Gardasil® ve Cervarix®) pek çok kadını servikal kanserden ve kanser öncülü lezyondan koruması beklenmektedir.
HPV nedir?
HPV (human papillomavirus – insan papillomavirüsü), cilt – cilt temasıyla yani cinsel ilişkiyle ya da cinsel organları içeren herhangi bir şekilde temasla (el – cinsel organ teması gibi) bulaşan bir virüstür. Prezervatifler, tüm genital alanı kaplamadığı için HPV geçişini önlemezler. Tuvalet kapağı gibi objelere temas etmekle HPV enfeksiyonu bulaşmaz.
Sizin ve eşinizin tüm zamanlardaki cinsel partner sayısı arttıkça HPV bulaş riski de artar. Cinsel olarak aktif tüm bireylerin %75 – 80’inin 50 yaşından önce HPV enfeksiyonu alacağı tahmin edilmektedir. HPV enfeksiyonu çoğu birey tarafından 15 – 25 yaş arasında alınır ve bireylerin çoğunda ilk iki sene sıklıkla semptom vermeden, tedavisiz olarak geçer.
Ancak hastaların %10 – 20’sinde enfeksiyon kalıcı hale gelir. Bu durumda, kanser gelişmesinden ziyade kanser öncülü bir lezyon gelişme riski daha fazladır. Ancak, bilinmelidir ki, HPV enfeksiyonunun kansere dönülmesi en az 20 yıl sürer. Bu nedenle, rahim ağzındaki lezyonların erken dönemde, kanser gelişmeden önce tespit edilmesi önem taşır.
Her HPV kanser yapar mı?
Yüzden fazla farklı HPV türü vardır; bunlardan 40 kadarının rahim ağzında lezyon oluşturduğu ve 15 kadarının da rahim ağzı kanserine neden olduğu bilinmektedir. Kansere neden olanlar yüksek riskli, siyillere neden olanlar ise düşük riskli olarak sınıflandırılmıştır. HPV tip 6 ve 11 genital siyillerin %90 kadarından sorumlu olan düşük riskli tiplerdir, serviks kanserine neden olmazlar. Tip 16 ve 18 ise, rahim ağzı kanserlerinin yaklaşık %70’ine neden olan yüksek riskli türlerdir. Tip 45 ve 31 de yüksek risklidir, serviks kanserlerinin yaklaşık %5 – 10’una neden olur.
Farklı HPV aşıları arasında ne fark vardır?
Piyasada mevcut iki tür HPV aşısı vardır. Sizin için hangi aşının uygun olduğuna hekiminizle beraber karar verebilirsiniz.
Gardasil® isimli HPV aşısı, dört HPV türünün enfeksiyonuna karşı koruyucudur (6, 11, 16 ve 18). Cervarix® isimli aşı ise HPV tip 16 ve 18’e karşı koruyucudur, tip 45 ve 31’e karşı da çapraz reaksiyonla koruma sağlar.
HPV aşısının zamanlaması ve dozajı nasıldır?
Gardasil® üç doz enjeksiyon şeklinde, sıfır – iki – altıncı aylarda uygulanır. Cervarix® de üç enjeksiyon şeklinde, sıfır – bir – altıncı aylarda uygulanır.
HPV aşısı kimlere yapılmalıdır?
Her iki aşı da 9 – 26 yaş arasındaki genç kızlara ve kadınlara önerilir. Her iki aşı da, cinsel aktif çağdan önce HPV enfeksiyonunu önler. Ancak mevcut HPV enfeksiyonunu tedavi etmez. Ancak 26 yaşın altındaki cinsel yönden aktif genç kadınlardan, siyili olanlar, HPV testi pozitif olanlar ya da Pap smear sonucu anormal olanlar dahi aşıdan fayda görebilir. Aşının ne kadar süreyle koruyucu olduğu henüz bilinmemektedir. Klinik çalışmalar, korumanın en az beş yıl sürdüğünü göstermiştir.
HPV aşısı yaptırdıysanız dahi, servikal smear ile rahim ağzı kanseri tarama testinizi yaptırmaya devam etmeniz gerekir. Unutmayın ki aşının koruma sağlamadığı HPV türleri de, nadir de olsa rahim ağzı kanserine neden olabilir.
Rahim ağzı kanseri aşısının yan etkileri var mı?
Aşıdan sonra enjeksiyon yerinde hafif kızarıklık, hassasiyet, şişme olabilir. Aşı civa içermemektedir. Aşıların bilinen uzun süreli yan etkisi yoktur. Fetusta bilinen herhangi bir yan etkisi olmamakla birlikte, aşılar gebelikte önerilmemektedir.
Servikal kanser (rahim ağzı kanseri) tarama testleri: Smear ve HPV testi
Servikal kanser (rahim ağzı kanseri) tarama testleri: Servikal sitoloji ve human papilloma virüs (HPV) tarama testleri
Rahim ağzı kanseri tarama testleri, kanser oluşmadan önceki aşamalardaki öncül lezyonları saptayabilir ve invazif hale geçmeden önce tedavi edilebilmesine olanak verir. Tarama, servikal sitoloji de denilen PAP SMEAR ile ya da HPV TİP TAYİNİ testi ile, ya da bu testlerin ikisiyle birlikte gerçekleştirilebilir.
Smear / HPV tip tayini için örnek nasıl alınır? Servikal smear (PAP smear) ya da HPV tip tayini için örnek, kadın doğum hekimi tarafından yapılan vaginal muayene ile alınır. Her iki test için de, önce vagene spekulum yerleştirilerek rahim ağzı görünür hale getirilir (bir kadın kendi rahim ağzını göremez, bunu sadece kadın doğum hekimi muayene esnasında görebilir).
Smear için iki yöntem vardır. Bir fırçanın rahim ağzına sürülmesi ile alınan örnek, ya bir camın üzerine sürtülerek cama yayılır, ya da fırça özel bir sıvının içine batırılarak, alınan hücrelerin sıvıya geçmesi sağlanır, ardından özel makinelerde bu sıvı süzülerek hücrelerin toplanması ve cama yayılması gerçekleştirilir. Bu ikinci sisteme sulu smear ya da thin prep adı verilir.
Her iki yöntemde de, hazırlanan camlar patolog tarafından mikroskopla incelenerek sorunlu, değişmiş ya da kanserleşmiş hücrelerin varlığı araştırılır.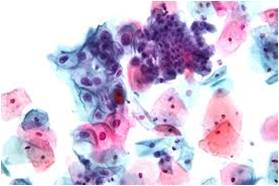
HPV incelemesi için, aynen sulu smear alır gibi bir fırça ile örnek alınarak cam üzerine yayılır. Eğer bir hastadan sulu smear ya da thin prep alındıysa, aynı örnekten HPV tip tayini de yapılabilir.
Smear sonucunda ne çıkabilir? Smear sonucu negatif çıkabilir, bu rahim ağzındaki hücrelerin normal olduğu, dönüşüme uğramadığı, kanserleşme olmadığı anlamına gelir. Pozitif çıktığında ise, bir kısım hücresel bozukluklar olabilir, örneğin hücre atipisi görülebilir, başka bir yazıda anlatılacak olan bu bozukluklar da hekiminiz tarafından uygun şekilde tedavi edilecektir.
HPV testi sonucunda ne çıkabilir? HPV testi, pozitif ya da negatif olabilir. Negatif ise, kişi HPV taşımıyordur. 100 kadar farklı tipe sahip olan HPV’nin bazı türleri onkojenik yani kanser yapıcıdır. HPV tip tayini yaparkenki amacımız, bu onkojenik tiplerin varlığını saptamaktır.
Çok sık PAP smear yapmak daha mı iyidir?
İlk örnekte bozukluk çıktıysa (ya da kolposkopi yapıldıysa), smear aralıkları daha kısa olmalıdır. Ancak, 15 – 30 gün gibi çok kısa aralıklar da gereksizdir çünkü bu kadar kısa sürede neoplazi yakalanmaz. Yüzeysel hücrelerin kendini yenilemesi iki ay kadar sürdüğünden, daha kısa aralıkla alınan smear’in sonucu yanlışlıkla normal gelebilir.
 Smear alımını etkileyen faktörler var mıdır? Adet kanaması ya da başka genital kanamalar varlığında, önceden smear alınmaması çünkü kanın hücrelerle karışıp görüntüyü bozabileceği söylenirdi. Ancak, artık kan serviksin görüntüsünü bozmayacak şekilde temizlenebiliyorsa smear alıyoruz. Çünkü, sıvı bazlı smear’lerde, kanama sitolojik sonuçları etkilememektedir.
Smear alımını etkileyen faktörler var mıdır? Adet kanaması ya da başka genital kanamalar varlığında, önceden smear alınmaması çünkü kanın hücrelerle karışıp görüntüyü bozabileceği söylenirdi. Ancak, artık kan serviksin görüntüsünü bozmayacak şekilde temizlenebiliyorsa smear alıyoruz. Çünkü, sıvı bazlı smear’lerde, kanama sitolojik sonuçları etkilememektedir.
Kayganlaştırıcı kullanımı, vaginal akıntı, vaginal yolla kullanılan ilaçların varlığının geleneksel camlı smear’lerin sonucunu etkilediği düşünülmektedir. Bu nedenle rahim ağzını örten akıntı ya da başka bir şey varlığında gazlı bezle temizlenmesi ve sonra smear alınması, tercihen de bunlardan etkilenmeyen sulu smear (thin prep) alınması uygundur. Vaginal ilişki, tampon kullanımı gibi vaginal aktivitelerden 48 saat sonra smear alımı uygundur. Ancak, yeni çalışmalarda, özellikle yeni yöntemlerle yapılan smear incelemelerinin bu etkenlerden etkilenmediği bulunmuştur.
Kolposkopi sonucu anormal olan hastalara yaklaşım
 Servikal intraepitelyal neoplazi (CIN – Cervical intraepithelial neoplasi) olan hastalara yaklaşım
Servikal intraepitelyal neoplazi (CIN – Cervical intraepithelial neoplasi) olan hastalara yaklaşım
Servikal intraepitelyal neoplazi (CIN – Cervical intraepithelial neoplasi), servikal displazi ya da servikal skuamöz intraepitelyal lezyon da denilen premalign servikal lezyondur. Düşük grade lezyonları olan hastalarda servikal kanser gelişim riski oldukça düşük olsa da, yüksek grade’li lezyonları olanlarda malignensiye dönüşüm riski daha yüksektir. CIN saptanan hastalarda, hedef invazif kansere dönüşümü engellerken, kendi kendine gerileme şansı olan lezyonlara da aşırı tedavi uygulamamaktır.
Smear sonucu anormal olan hastalara yaklaşım
 Servikal smear’de atipik skuamöz hücrelerin görülmesi (ASC – atypical squamous cells), basit reaktif değişikliklerden daha fazla hücresel bozukluğun görülmesi, ancak skuamöz intraepitelyal neoplazi (squamous intraepithelial neoplasia (SIL) kriterlerine uygun olmaması anlamına gelmektedir. Mevcut terminolojide, ASC-US (of undetermined significance – önemi bilinmeyen) ve ASC-H (high grade squamous intraepithelial lesion (HSIL) cannot be excluded – yüksek grade intraepitelyal lezyon (HSIL) ekarte edilemeyen) şeklinde bir ayrım vardır
Servikal smear’de atipik skuamöz hücrelerin görülmesi (ASC – atypical squamous cells), basit reaktif değişikliklerden daha fazla hücresel bozukluğun görülmesi, ancak skuamöz intraepitelyal neoplazi (squamous intraepithelial neoplasia (SIL) kriterlerine uygun olmaması anlamına gelmektedir. Mevcut terminolojide, ASC-US (of undetermined significance – önemi bilinmeyen) ve ASC-H (high grade squamous intraepithelial lesion (HSIL) cannot be excluded – yüksek grade intraepitelyal lezyon (HSIL) ekarte edilemeyen) şeklinde bir ayrım vardır
